Polémica por celecoxib y fármacos PPI
Por Alejandra Folgarait
El Congreso de la American Heart Association, realizado en Nueva Orleans, sorprendió este año no tanto por los avances cardiológicos como por las noticias vinculadas a medicamentos. Por un lado, el celecoxib mostró que es más seguro que el naproxeno y el ibuprofeno en términos cardiovasculares. Por otro lado, los antiácidos de la familia PPI (como el omeprazol) parecen tener más efectos adversos de lo que se creía, y aumentan el riesgo de ACV.
Después de 10 años de investigación, el estudio PRECISION (Prospective Evaluation of Celecoxib Integrated Safety versus Ibuprofen or Naproxen) concluyó que el celecoxib (en dosis de 200 mg diarios) no aumenta los efectos adversos cardiovasculares y es tan efectivo para los dolores articulares como algunos de los anti-inflamatorios más populares (ibuprofeno y naproxeno).
Eran muchas las expectativas por los resultados de este estudio, ya que en 2004 se había retirado el rofecoxib (“Vioxx”) del mercado, tras constatar que se asociaba con un aumento en los infartos de miocardio y ACV. Desde entonces, la familia de los inhibidores de la enzima COX 2 estaba en la mira de las autoridades sanitarias. Ahora, el estudio PRECISION, publicado en el New England Journal of Medicine, muestra que el celecoxib es seguro en términos de mortalidad cardiovascular, infarto de miocardio y ACV no fatales. Más aún: su eficacia para disminuir los dolores y la inflamación que padecen enfermos con osteoartritis o artritis reumatoidea no es inferior a la de dos de los anti-inflamatorios no esteroides (AINE) más utilizados, el naproxeno y el ibuprofeno.
En el estudio encabezado por el cardiólogo Steven Nissen y financiado por Pfizer, los efectos adversos del celecoxib fueron significativamente menores a nivel gastrointestinal y también a nivel renal (comparado con el naproxeno).
Si bien la noticia fue recibida con bombos y platillos, algunos expertos advirtieron que el estudio tiene bemoles. Para empezar, 27% de los 24.000 pacientes reclutados abandonaron el ensayo clínico antes de su finalización, y más del 68% discontinuaron el tratamiento. Además, las dosis de ibuprofeno utilizadas fueron muy altas (entre 1.800 y 2.400 mg diarios) y acaso fueron las responsables de las anemias por sangrado intestinal y las hospitalizaciones por hipertensión arterial registradas durante el estudio.
El cardiólogo Garret FitzGerald escribió una fuerte crítica al estudio en Circulation. “Existen tantos problemas para la interpretación del PRECISION que no podemos tomar decisiones en la práctica clínica”. A pesar del enrolamiento de miles de pacientes y más de una década de estudio, “no somos ahora más capaces de aconsejar a los millones de pacientes que sufren dolores artríticos crónicos sobre la eficacia y seguridad de los distintos tratamientos disponibles”, editorializó el investigador de la Universidad de Pennsylvania.
Otros especialistas apuntaron al muy bajo riesgo cardiovascular en la mayoría de los pacientes incluidos en el estudio, lo cual impediría extrapolar los resultados a pacientes que han sufrido eventos y necesitan un AINE. Finalmente, se criticó el uso concomitante de aspirina en alrededor del 45% de los participantes del estudio y la falta de análisis de su habitual interacción con el ibuprofeno y el naproxeno pero no con el celecoxib.
El cardiólogo argentino Mariano Giorgi coincide con la evaluación de FitzGerald. “El estudio tiene problemas de selección de pacientes”, dice el ex director del Consejo de Epidemiología y Prevención de la SAC. “Sabemos que los pacientes con osteoartritis son diferentes de los que tienen artritis reumatoidea, ya que éstos tienen un 50% más de riesgo cardiovascular que el resto. En este sentido, el estudio se hizo con una población heterogénea que no permite sacar conclusiones categóricas”, señala Giorgi.
Otra cuestión es la interpretación de los efectos del naproxeno. “Estudios previos mostraban que tenía un efecto cardiovascular protector o, al menos, neutro”, recuerda el también profesor de Farmacología. En cualquier caso, subraya Giorgi, la Sociedad Europea de Cardiología recientemente elaboró un documento en el que analizó los AINE y el riesgo cardiovascular. La recomendación clínica en pacientes con alto riesgo, o que ya hayan tenido un evento cardíaco, es utilizar paracetamol más opioides. Como segunda línea, aconsejan naproxeno o ibuprofeno en bajas dosis (1.200 mg). En último término, se indican diclofenac y otros AINE para combatir el dolor articular.
En cuanto a los inhibidores de la bomba de protones (PPI), durante el reciente Congreso de la AHA se presentó un estudio epidemiológico dinamarqués que mostró un 21% de aumento del ACV isquémico en quienes tomaban alguno de cuatro fármacos antiácidos (omeprazol, pantoprazol, lansoprazol, esomeprazole) en dosis altas. Estos medicamentos inhiben la producción de ácido en el estómago y el reflujo hacia el esófago, y son de venta libre en la Argentina en dosis bajas (10 ó 20 mg) y por un período breve de uso (14 días).
El estudio retrospectivo, aún no publicado, se realizó sobre 250.000 personas que pasaron por una endoscopía gástrica entre 1997 y 2012. Según dijeron los autores, no se registraron riesgos con dosis bajas de PPI y tampoco con otras medicaciones antiácidas como la ranitidina o la famotidina. El problema estaría en el uso de dosis altas durante un tiempo prolongado.
Quienes tomaban dosis diarias de 80 mg de pantoprazole tuvieron un 94% más riesgo de ACV que los que no tomaban nada. En cuanto al omeprazole, 40 mg diarios aumentaron el riesgo un 40%.
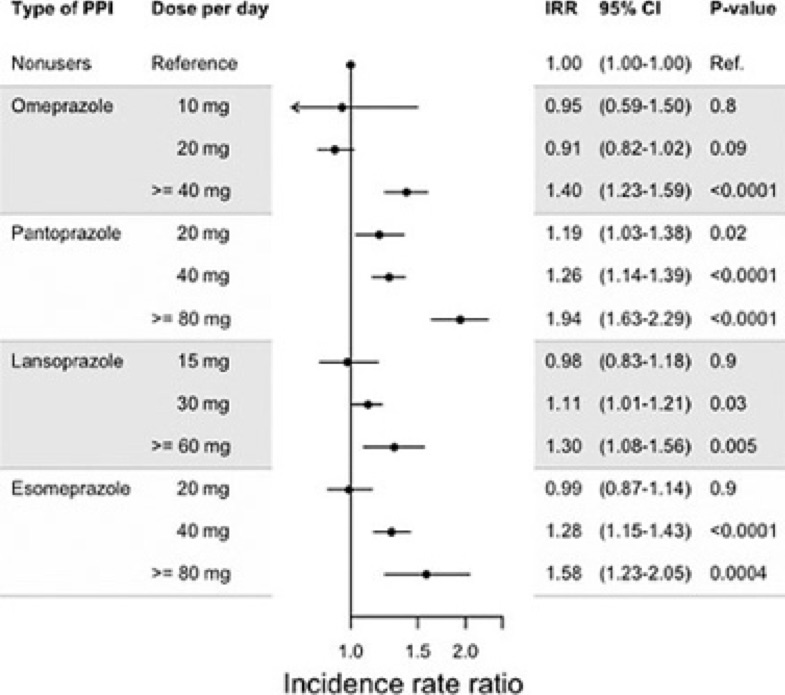
“Los PPI se han asociado con alteraciones en los vasos sanguíneos, ataques cardíacos, enfermedad renal y demencia”, señaló Thomas Sehested, investigador de la Fundación Danesa del Corazón y principal autor del estudio. “En un momento se pensaba que no tenían mayores efectos adversos, pero nuestro estudio cuestiona la seguridad cardiovascular de estas drogas”. El cardiólogo del Hospital Universitario de Copenhagen recomendó cautela en el uso de PPI en pacientes con riesgo cardiovascular, y especialmente en los ancianos.
Para Giorgi, todavía ningún estudio hizo necesario cambiar los prospectos de estos medicamentos en Estados Unidos ni en Europa. “Sabemos que los PPI se asocian a muchos efectos adversos, pero deben utilizarse como están indicados”, subrayó el cardiólogo de la SAC.



