Consenso de Insuficiencia Cardíaca Crónica
Por el Dr. Javier Marino, en representación de los autores del Consenso Argentino de Insuficiencia Cardíaca Crónica
Con el objeto de abreviar el contenido del documento presentado en un fascículo especial de la RAC durante el congreso argentino de cardiología a continuación describiremos algunos de los temas tratados mas salientes
Introducción
El actual Consenso de Insuficiencia Cardíaca Crónica surge como iniciativa del Consejo de Insuficiencia Cardíaca e Hipertensión Pulmonar y el Área de Consensos y Normas de la SAC, ante la necesidad de actualizar las guías realizadas en el 2010. Sin obviar su significativo valor educativo, el propósito final de este documento es el de acercar al médico asistencial una herramienta práctica para guiar su acción ante el paciente con IC.
Diagnóstico y evaluación de la insuficiencia cardíaca crónica
La insuficiencia cardíaca (IC) es un síndrome clínico que responde a la falla en la función de bomba del corazón, definida como la incapacidad de mantener adecuadamente la circulación acorde con los requerimientos metabólicos del organismo, en reposo y esfuerzo, a pesar de condiciones de llenado adecuadas, o hacerlo pero a expensas de la elevación de las presiones de llenado. Debe seguirse una sistemática en el diagnóstico, evaluación y tratamiento de estos pacientes (Tabla I). El diagnóstico de IC puede realizarse habitualmente mediante la anamnesis y el examen físico.
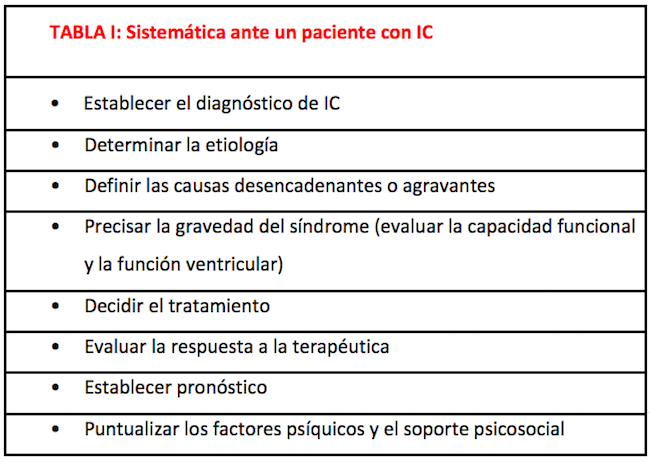
El diagnóstico definitivo de IC es relativamente simple en los pacientes que se presentan con síntomas y signos típicos y, en cambio, puede ser dificultoso en el paciente con escasa manifestación sintomática y semiológica. El antecedentes de alguna enfermedad cardíaca previa o la exposición a agente cardiotóxico es la regla. El ECG raramente es normal y la radiografía de tórax puede mostrar cardiomegalia o congestión o ambas entidades. Pero aun así, el diagnóstico puede ser esquivo y debe confirmarse o bien con biomarcadores, especialmente el BNP o el NT-proBNP, o mediante una ecocardiografía (más difundida en nuestro medio).
El ecocardiograma Doppler es, sin duda, la prueba diagnóstica de mayor valor aislado en pacientes con IC y su utilización deber ser rutinaria en la evaluación inicial y el seguimiento tanto para pacientes que cambian su situación clínica, como para quienes reciben tratamiento con fármacos que alteran la función cardíaca o presentan remodelado reverso. Permite la identificación de trastornos estructurales miocárdicos, valvulares o pericárdicos o de los tres tipos y define la presencia de disfunción sistólica o diastólica ventricular o de ambas.
Tratamiento de la insuficiencia cardíaca crónica
El tratamiento de la IC se asienta en bases fisiopatológicas y en los resultados provenientes de los grandes ensayos clínicos realizados en los últimos 25 años, que fijaron la evidencia más clara del tratamiento farmacológico tendiente a bloquear la activación neurohormonal, tanto a nivel del sistema nervioso autónomo como del sistema renina-angiotensina-aldosterona (SRAA), con eficacia irrefutable sobre la morbimortalidad. Desde entonces, las pautas del tratamiento de la IC crónica fueron progresivamente incorporándose a la práctica clínica, pero sin embargo se objetivó una diferencia entre los resultados esperables surgidos de estos estudios y los obtenidos de registros poblacionales.
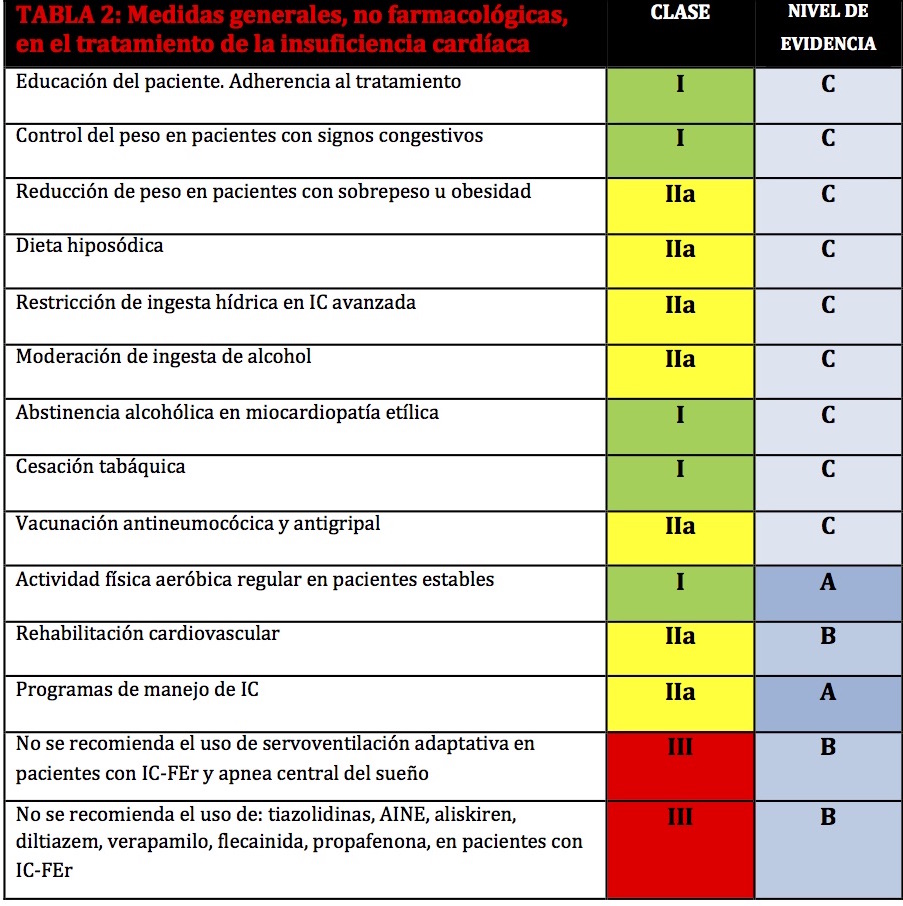
En la tabla 2 se evidencian las Medidas generales, no farmacológicas, en el tratamiento de la insuficiencia cardíaca.
IC-FEr: insuficiencia cardíaca con fracción de eyección reducida.
Las recomendaciones para el tratamiento farmacológico de la IC-FEr crónica, el grado de consenso y su nivel de evidencia se encuentran resumidos en la Tabla 3.
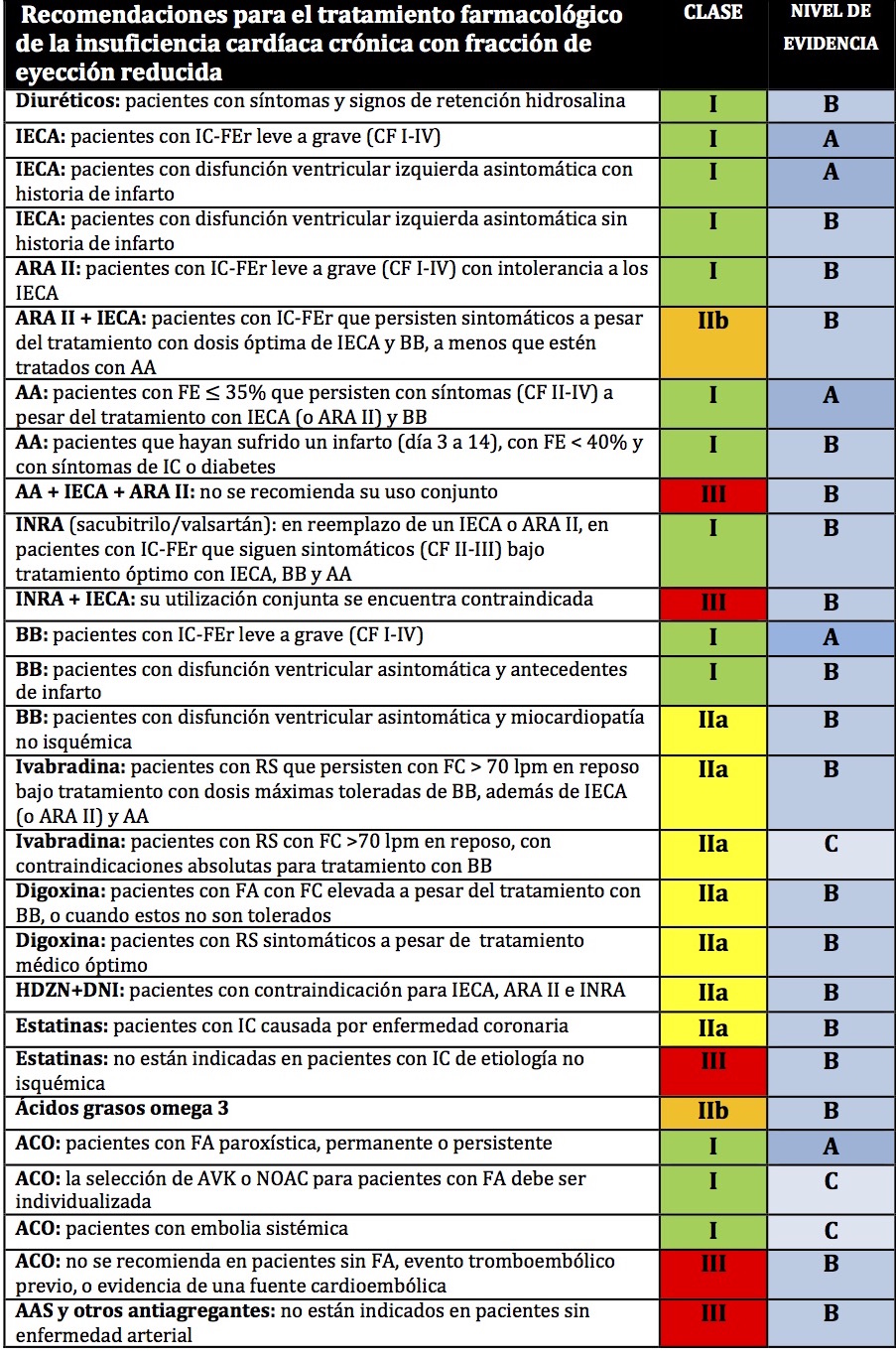
Dentro de las novedades del tratamiento farmacológico en pacientes con IC-FEr se encuentra la incorporación del sacubitrilo/valsartán. El sacubitrilo, por medio de su metabolito activo LBQ657, inhibe la NEP (neprilisina) aumentando los niveles del BNP y el valsartán bloquea el receptor AT1 de la angiotensina antagonizando los efectos del SRAA. Mediante este mecanismo de acción esta droga logró reducir en un 20% la mortalidad cardiovascular y las internaciones por IC comparado con enalapril. El sacubitrilo/valsartán se recomienda en pacientes ambulatorios con IC-FEr que se encuentren sintomáticos (CF II-III) bajo tratamiento óptimo con IECA (o ARA II), BB y AA, en reemplazo de un IECA o ARA II, a menos que existan contraindicaciones o que no sea tolerado.
TRATAMIENTO ELÉCTRICO DE LA INSUFICIENCIA CARDÍACA
Cardiodesfibriladores implantables
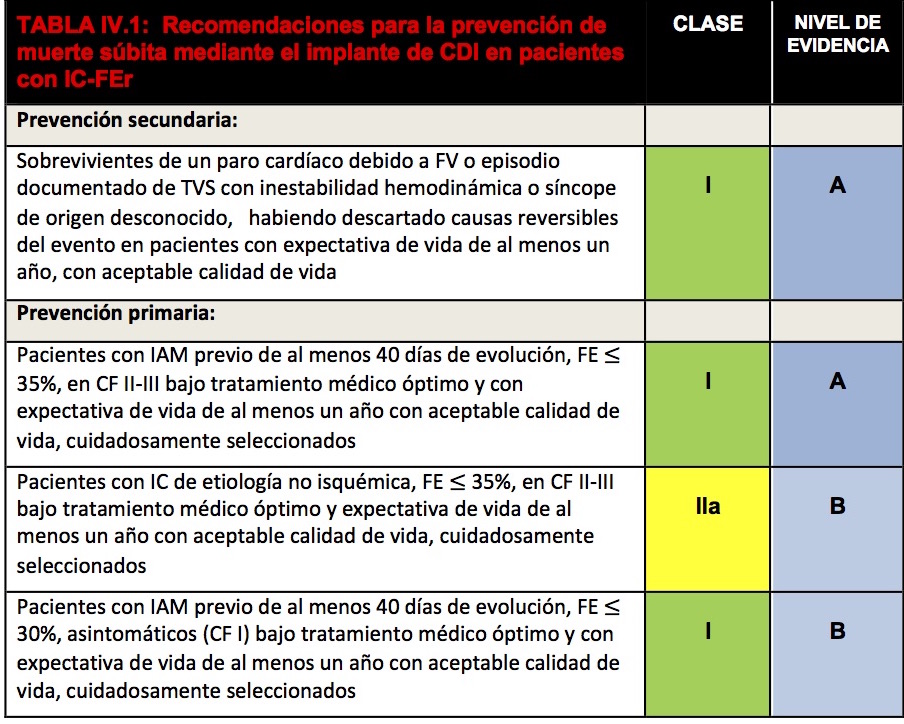
Un porcentaje de las muertes en pacientes con insuficiencia cardíaca, en especial en aquellos menos sintomáticos, ocurre de forma súbita por arritmias ventriculares, bradiarritmias y asistolia y el cardiodesfibrilador implantable (CDI) es eficaz para tratar dichas anormalidades. Su indicación en prevención primaria debe considerarse luego de 6 meses de tratamiento médico óptimo y con una revaluación previa de fracción de eyección para determinar si hubo recuperación de la función ventricular. Es probable que el beneficio del CDI sea menor en pacientes mayores de 75 años y no se recomienda su indicación en pacientes con expectativa de vida inferior a 1 año. Las recomendaciones para la prevención primaria y secundaria de la MS en pacientes con IC-FEr, se detallan en la Tabla IV.
Terapia de resincronización cardíaca
Un subgrupo de pacientes con insuficiencia cardíaca, especialmente aquellos en ritmo sinusal con QRS ≥ 150 ms y BRI, pueden beneficiarse de la TRC mejorando el remodelado ventricular, disminuyendo la insuficiencia mitral y aumentado la contractilidad, la presión arterial y la fracción de eyección que deriva en menor morbimortalidad. Las indicaciones de la TRC y el nivel de evidencia que las sustenta se describen en la Tabla V. Debe considerarse al momento de la indicación de TRC que la mayoría de estos pacientes tienen además indicación de CDI.
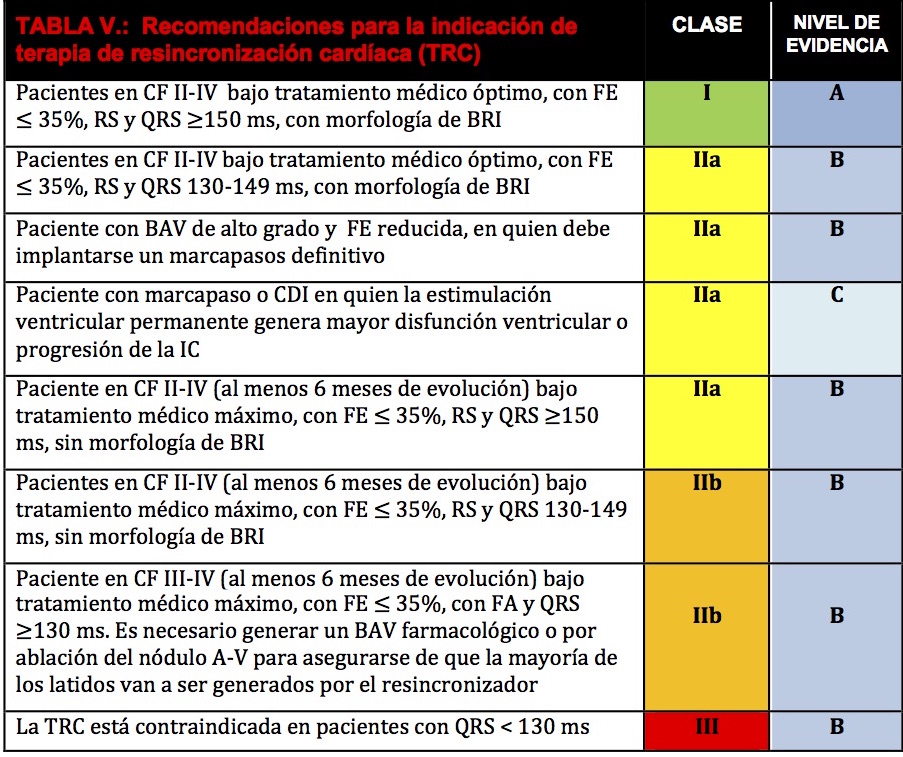
TRC: terapia de resincronización cardíaca; CF: clase funcional; FE: fracción de eyección del ventrículo izquierdo; RS: ritmo sinusal; BRI: bloqueo de rama izquierda; BAV: bloqueo aurículo-ventricular; FA: fibrilación auricular; A-V: aurículo-ventricular.




